膝の痛みや腫れ、水が溜まるような違和感…、もしかして変形性膝関節症のサインかもしれません。
特に中高年の方々に多くみられる変形性膝関節症は、軟骨のすり減りや半月板の損傷によって引き起こされ、進行すると日常生活にも大きな支障をきたします。 初期症状は、立ち上がりや歩き始めの違和感から始まり、重症化すると、耐え難い痛みや腫れ、水が溜まることで膝が曲がりにくくなることも。
この記事では、変形性膝関節症で膝に水が溜まる原因や症状、治療法について解説します。
膝の違和感を感じている方、すでに痛みを抱えている方、ぜひこの記事を読んで、適切な対処法を知り、快適な日常生活を取り戻すための一歩を踏み出しましょう。
目次
変形性膝関節症でひざに水が溜まる原因と症状5選
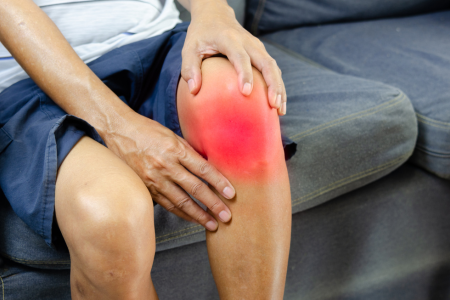
膝の痛みや腫れ、水が溜まっているような違和感で日常生活に支障が出てきていませんか?「もしかして変形性膝関節症かも?」と不安な気持ちを抱えている方もいるかもしれません。
この記事では、変形性膝関節症でひざに水が溜まる原因や症状、日常生活への影響、症状の変化について、できるだけ専門用語を使わずに、わかりやすく解説します。
変形性膝関節症とは?
変形性膝関節症は、膝の関節のクッションの役割を果たす軟骨がすり減ったり、衝撃を吸収する半月板が傷ついたりすることで、炎症や痛みが起こる病気です。
自転車のチェーンに油が切れて、キーキー音が鳴り、動きが悪くなる状態を想像してみてください。まさに、変形性膝関節症の膝の状態もこれと似ています。長年、膝を使い続けることで、徐々に軟骨や半月板がすり減ってしまうため、中高年の方に多く見られます。
初期は立ち上がりや歩き始めに違和感や痛みを感じることがあります。進行すると、常に痛みを感じたり、膝が腫れたり、水が溜まっているように感じたり、水が溜まることで膝が曲がりにくくなることもあります。
ひざに水が溜まる原因(炎症、滑膜の肥厚など)
変形性膝関節症になると、膝の関節の中にある「滑膜(かつまく)」という薄い膜が炎症を起こしやすくなります。滑膜は、関節をスムーズに動かすための潤滑油の役割をする「関節液」という液体を作っています。
炎症が起こると、滑膜が過剰に反応し、通常よりたくさんの関節液を産生してしまいます。これが、膝に水が溜まる原因です。
炎症を起こす原因は、すり減った軟骨のかけらや炎症を起こす物質が滑膜を刺激するためです。
また、炎症が長引くと滑膜自体が厚くなってしまうこともあります。これもまた関節液が増える原因の一つです。最近の研究では、超音波検査やMRI検査で滑膜の炎症の状態を詳しく調べることが、痛みの程度を予測するのに役立つと報告されています。
ひざに水が溜まる症状(痛み、腫れ、熱感など)
膝に水が溜まると、見た目にも腫れてきます。そして、膝に痛みや熱感、重だるさを感じ、膝を曲げ伸ばししにくくなります。
- ひざが見た目で腫れている
- ひざに痛みを感じる
- ひざに熱感がある
- ひざに重だるさを感じる
- ひざを曲げ伸ばししにくくなる
これらの症状の程度は、炎症の度合いや水の量によって、人それぞれです。
初期は「なんとなく違和感がある」程度の場合もありますが、水が溜まるにつれて、徐々に症状が強くなっていくことが多いです。「膝に水が溜まっている」と感じる前に、膝の違和感や、こわばりを感じることがありますので注意が必要です。
中には、痛みで夜も眠れないほど辛い方もいらっしゃいます。日常生活にどの程度影響が出ているか、ご自身の状態を把握することが大切です。
関節水腫による日常生活への影響
膝に水が溜まると、「関節水腫(かんせつすいしゅ)」と呼ばれる状態になります。関節水腫になると、歩く、階段を上り下りする、正座をする、しゃがむといった動作が困難になります。
好きな散歩や買い物にも行けなくなり、家事をするのも辛くなってしまうかもしれません。仕事や趣味にも影響が出て、生活の質(QOL:Quality Of Life)が低下してしまいます。
健康な状態では何気なくできていたことができなくなることは、精神的な負担も大きいものです。関節水腫によって、日常生活にどのような影響が出ているか、具体的に書き出してみるのも良いかもしれません。
変形性膝関節症の進行度と症状の変化
変形性膝関節症は、徐々に進行していく病気です。初期は、動き始めや階段の上り下りで痛みやこわばりを感じます。中期になると、痛みが持続するようになり、腫れや熱感も出てきます。
さらに進行すると、日常生活にも支障が出て、安静にしていても痛みを感じるようになります。進行度合いは、レントゲン写真で軟骨や骨の状態を診ることで判断できます。
変形性膝関節症は進行性の病気であるため、早期に発見し、適切な治療を開始することが重要です。
変形性膝関節症でひざに水が溜まった時の治療法4選と予防ケア
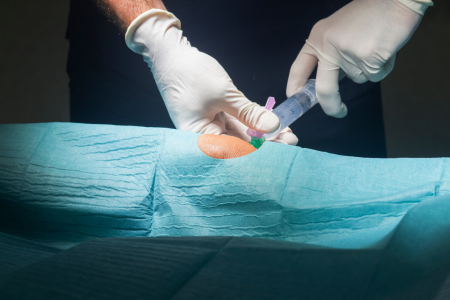
膝に水が溜まってパンパン…、歩くのも階段の上り下りもつらい…。「もしかして変形性膝関節症?」と不安を抱えているあなた、そのまま放置していませんか?
実は、膝に水が溜まる原因は変形性膝関節症だけではありません。でも、多くの場合、変形性膝関節症が背景にあることが多いのも事実です。
この記事では、変形性膝関節症で膝に水が溜まった時の対処法を4つご紹介し、早期発見・早期受診の重要性とともに、予防ケアについても解説します。
保存療法(薬物療法、リハビリテーションなど)
まず最初にご紹介するのは、手術をせずに痛みや腫れなどの症状を和らげる保存療法です。
保存療法には、大きく分けて「薬物療法」と「リハビリテーション」の2種類があります。
薬物療法では、炎症を抑えて痛みを和らげる飲み薬や湿布、塗り薬などを使用します。日常生活で膝を動かす際に感じる痛みを軽減することで、活動性を維持し、QOL(生活の質)の向上を目指します。
リハビリテーションでは、ストレッチや筋力トレーニング、温熱療法、電気療法などを行います。膝関節の負担を軽減し、周囲の筋肉を強化することで、関節の安定性を高めます。
これらの治療法を組み合わせることで、症状の進行を抑え、痛みを軽減し、膝の機能改善を目指します。
関節穿刺(ひざの水を抜く治療)のメリット・デメリット
関節穿刺(かんせつせんし)とは、注射器を使って膝に溜まった水を抜く治療法です。
メリットは、水を抜くことで膝の痛みや腫れがすぐに軽減され、膝の動きがスムーズになることです。「膝が軽くなった!」と感じる方も多くいらっしゃいます。
しかし、関節穿刺は根本的な治療法ではなく、あくまで一時的な効果しか得られません。例えるなら、水風船に穴を開けて水を抜くようなものです。水風船自体が破れている根本原因を解決しない限り、またすぐに水が溜まってしまいます。
また、まれに感染症のリスクも伴います。注射針を刺入するため、細菌感染を起こす可能性がゼロではありません。さらに、水が再び溜まってしまう可能性も高いです。
関節穿刺は、症状を一時的に和らげるための対症療法として行われます。根本的な治療と並行して行うことで、より効果的です。

関節穿刺(かんせつせんし)後のケアと注意点
膝の水を抜いた後のケアが実は非常に重要で、これを適切に行うかどうかで再度水が溜まるリスクが大きく変わってきます。
私は穿刺後の患者さんには、
①当日は激しい運動を避ける
②膝を冷やす
③弾性包帯や膝サポーターで軽く圧迫する
④就寝時は膝の下に小さなタオルを置いて少し曲げた状態で休む
という4つのポイントを守るよう指導しています。
60代の男性患者さんは穿刺直後にゴルフをしてしまい、翌日には再び水が溜まって受診されました。一方、これらのケア方法を守った70代の患者さんは、その後1年以上水が溜まることなく経過しています。初めて穿刺を受ける患者さんには、処置後のケアがいかに大切かを強調するようにしています。
ヒアルロン酸注射の効果と注意点
ヒアルロン酸は、関節液の主成分であり、関節の動きを滑らかにする潤滑油のような役割を担っています。変形性膝関節症では、このヒアルロン酸が減少しているため、ヒアルロン酸注射で補うことで、関節の潤滑性を高め、痛みを軽減する効果が期待できます。
例えるなら、自転車のチェーンに油を差すようなイメージです。油が切れてキーキー鳴っていた自転車も、油を差せばスムーズに動くようになりますよね。
しかし、ヒアルロン酸注射は、あくまでも対症療法です。根本的な軟骨の損傷を修復するわけではありません。効果には個人差があり、効果が持続する期間も限られています。
また、すべての方に効果があるとは限らないため、医師とよく相談し、治療を受けるかどうかを判断しましょう。
手術療法(人工関節置換術など)が必要なケース
保存療法やヒアルロン酸注射などの治療を行っても効果がない場合や、日常生活に大きな支障が出ている場合、強い痛みが続いている場合は、手術療法が必要となるケースがあります。
手術療法には、人工関節置換術や骨切り術などがあります。人工関節置換術は、傷ついた関節を人工関節に取り替える手術です。特に、O脚のように膝が内側に曲がっている「内反膝変形」では、手術が必要となるケースが増えます。
内反膝変形に対する人工関節置換術では、術前の綿密な計画が重要です。変形の程度や靭帯の状態などを評価し、適切な人工関節の種類や手術方法を選択します。重度の変形では、骨切り術と併用して、特殊な人工関節が必要になる場合もあります。
Rossiらの研究(2019)でも示されているように、内反変形に対する人工膝関節置換術は良好な転帰が期待できる一方、重度の変形の場合にはより複雑な手術が必要になることもあります。
変形性膝関節症の予防ケア(適度な運動、体重管理など)
変形性膝関節症は、日々の生活習慣の改善によっても予防することができます。ウォーキングや水泳、水中ウォーキングなど、膝への負担が少ない適度な運動を心がけましょう。適度な運動は、膝関節周囲の筋肉を強化し、関節の安定性を高めます。
また、体重が増えると膝への負担も大きくなるため、体重管理も大切です。肥満は変形性膝関節症の大きなリスク因子です。体重を落とすだけでも、膝への負担を軽減し、症状の進行を遅らせることができます。
さらに、正しい姿勢を保つことも重要です。猫背や反り腰などの悪い姿勢は、膝関節への負担を増大させます。
必要に応じて、サポーターを使用することも効果的です。サポーターは、膝関節を安定させ、負担を軽減する効果があります。
▼変形性膝関節症の膝サポーターについて、以下でも詳しく解説しています。
これらの予防ケアを継続して行うことで、膝の健康を維持し、変形性膝関節症の予防に繋げましょう。
まとめ
この記事では、変形性膝関節症で膝に水が溜まる原因や症状、治療法について解説しました。膝に水が溜まるのは、滑膜の炎症による関節液の過剰分泌が主な原因です。痛みや腫れ、動きの制限など、日常生活に大きな影響を与える可能性があります。
治療法には、保存療法、関節穿刺、ヒアルロン酸注射、手術療法などがあり、症状や進行度に合わせて適切な方法を選択することが重要です。保存療法では、薬物療法やリハビリテーションで痛みや炎症を抑え、膝の機能改善を目指します。
膝に水が溜まったら抜いたほうがいいのか?と質問を受けることが多くありますが、結論、膝の水を抜く関節穿刺は一時的な症状緩和に有効であり、根本的な治療ではありません。
ヒアルロン酸注射は関節の潤滑性を高め、痛みを軽減する効果が期待できます。重症例では、人工関節置換術などの手術療法が必要となる場合もあります。
変形性膝関節症は進行性の病気なので、早期発見・早期治療が大切です。少しでも膝に違和感を感じたら、放置せずに整形外科を受診しましょう。また、適度な運動や体重管理、正しい姿勢を保つなど、日々の生活習慣にも気を配り、膝の健康を維持していきましょう。
参考文献
- Dainese P, Wyngaert KV, De Mits S, Wittoek R, Van Ginckel A, Calders P. Association between knee inflammation and knee pain in patients with knee osteoarthritis: a systematic review. Osteoarthritis and cartilage 30, no. 4 (2022): 516-534.
- Rossi R, Cottino U, Bruzzone M, Dettoni F, Bonasia DE, Rosso F. Total knee arthroplasty in the varus knee: tips and tricks. International orthopaedics 43, no. 1 (2019): 151-158.

-情報提供医師
松本 和樹 Kazuki Matsumoto
和歌山県立医科大学 医学部 卒業
戻る

