膝の痛み、特に立ち上がりや階段の昇降時に悪化する場合は、変形性膝関節症のサインかもしれません。
日本では、実に2500万人以上がこの病気に悩まされていると推計されており、特に高齢化社会の進展とともに患者数は増加の一途をたどっています。
早期発見・早期治療が重要となるこの変形性膝関節症、MRIとレントゲンのどちらの検査を選べば良いのでしょうか?
この記事では、MRIとレントゲンそれぞれの検査方法の特徴や費用、最新の画像診断技術、そしてセカンドオピニオンの重要性まで、変形性膝関節症の検査に関する疑問を解消し、安心して検査を受けられるよう徹底解説します。
目次
変形性膝関節症におけるMRI検査とレントゲン検査の違い3選
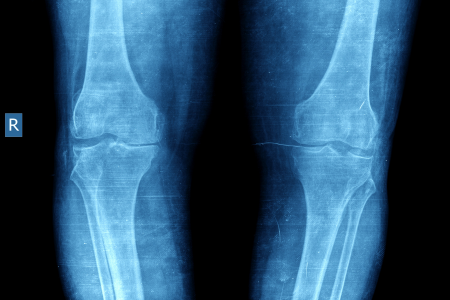
変形性膝関節症の検査には、レントゲン検査とMRI検査がよく用いられます。どちらも体の内部を画像で見ることができる検査ですが、それぞれ目的が違います。
ここでは、MRIとレントゲンそれぞれの検査方法の違いと特徴を解説します。
MRI検査とレントゲン検査、それぞれの目的
変形性膝関節症の検査に用いられるレントゲン検査とMRI検査はどちらも体の内部を画像で見ることができる検査です。
レントゲン検査は、骨の状態を診る検査です。骨はレントゲンをあまり通さないので、レントゲン写真には骨が白く写ります。変形性膝関節症になると、クッションの役割を果たす軟骨がすり減り、骨と骨が直接ぶつかるようになります。すると、骨に負担がかかり、骨の形が変わったり、骨棘(こつきょく:骨のとげのようなもの)と呼ばれる骨のでっぱりができたりします。レントゲン検査では、これらの骨の変化を確認できます。
一方、MRI検査は、強力な磁石と電波を使って、体内の水分や脂肪などの情報を画像化する検査です。レントゲン検査とは異なり、骨だけでなく、軟骨、靭帯、筋肉、腱などの状態も詳しく調べることができます。レントゲンでは写らない軟骨の状態や、半月板(はんげつばん:膝関節にあるC型をした軟骨組織)の損傷なども、MRI検査では見つけることができます。
MRI検査とレントゲン検査で分かることの違い
レントゲン検査では、骨の状態を詳しく知ることができます。具体的には、関節の隙間の狭さや、骨棘の有無などを確認できます。変形性膝関節症が進行すると、関節の隙間が狭くなり、骨棘ができることが多いです。これらの情報は、変形性膝関節症の診断や、病気の進行度合いを判断するのに役立ちます。
一方、MRI検査では、レントゲン検査では分からない、軟骨や靭帯、筋肉、腱などの状態まで詳しく分かります。軟骨のすり減り具合や、半月板の損傷、炎症の有無などを確認することができ、より詳細な診断が可能です。
例えば、2021年に発表された臨床試験では、軽度から中等度の変形性膝関節症の患者さんに対して、PRP(多血小板血漿:自分の血液から作られる、血小板が多く含まれる液体)注射の効果を検証しました。この研究では、MRIを用いて軟骨の状態を詳しく観察し、治療効果を評価しました。結果として、PRP注射は、偽薬(効果のない薬)の注射と比較して、12ヶ月後の症状や関節構造に明らかな差をもたらしませんでした。このように、MRI検査は治療効果の判定にも役立ちます。
MRI検査とレントゲン検査、どちらを受けるべき?
「じゃあ、最初からMRI検査を受ければいいんじゃないの?」と思われる方もいらっしゃるかもしれません。確かに、MRI検査の方が多くの情報を得られます。しかし、MRI検査はレントゲン検査に比べて費用が高く、検査時間も長いため、必ずしも最初からMRI検査が必要とは限りません。
多くの場合、まずはレントゲン検査を行い、その結果に応じてMRI検査を行うかどうかを判断します。例えば、レントゲン検査で変形性膝関節症の疑いが強い場合や、半月板損傷などが疑われる場合には、MRI検査を追加で行うことがあります。また、体内にペースメーカーなどの金属がある方や、閉所恐怖症の方は、MRI検査を受けられない場合がありますので、医師に相談しましょう。

半月板損傷と変形性膝関節症の関係
変形性膝関節症の患者さんのMRIで非常によく見られるのが半月板の変性や損傷です。私の臨床経験では、これらの所見をどう解釈するかが治療方針の決定に大きく影響します。特に注目すべきは「横断裂(よこだんれつ)」と呼ばれる水平方向の断裂で、これは加齢や変性に伴って生じることが多く、必ずしも手術の対象にはなりません。
70代の女性患者さんは膝の痛みで来院し、MRIで内側半月板の横断裂が見つかりましたが、変形性膝関節症の所見も併せて認められました。この患者さんに対しては、半月板のみに注目した手術的アプローチではなく、変形性膝関節症の一環として保存的治療(非手術的治療)を選択したところ、症状は徐々に改善しました。
私はいつも「MRIで見つかった半月板損傷が、本当に症状の主な原因なのか」を慎重に判断するようにしています。
変形性膝関節症の検査を受ける前に知っておくべきこと4選
膝の痛み、つらいですよね。特に、立ち上がるときや階段の上り下りで痛みが増すようなら、変形性膝関節症の可能性も。長年、膝を支えて頑張ってくれた体に感謝しつつ、これからの生活を快適に過ごすために、検査について一緒に考えていきましょう。早期発見・早期治療が大切です。
変形性膝関節症の検査はどこで受けられる?
変形性膝関節症の検査は、整形外科はもちろんのこと、クリニックや総合病院でも受けることができます。まずは、かかりつけのお医者さんに相談してみましょう。
かかりつけ医がいない場合は、インターネットで近くの整形外科を探したり、地域包括支援センターに相談したりするのも良いでしょう。
| 医療機関 | メリット | デメリット |
|---|---|---|
| 整形外科クリニック | 比較的待ち時間が短く、すぐに診てもらえることが多いです。 | 専門性の高い検査や治療が必要な場合は、大きな病院を紹介されることもあります。 |
| 総合病院 | 専門医が在籍している場合が多く、より詳しい検査や治療を受けることができます。 | 待ち時間が長い場合もあります。 |
変形性膝関節症の検査費用は?保険適用される?
検査費用は、健康保険が適用されるかどうかで大きく変わってきます。レントゲン検査やMRI検査は、保険適用で3000円~5000円程度です。
検査費用が高額になるのでは、と不安に思われる方もいるかもしれませんが、健康保険のおかげで費用を抑えることができます。
| 検査 | 費用(目安・保険適用時) | 時間(目安) |
|---|---|---|
| レントゲン検査 | 1000円~2000円 | 15分程度 |
| MRI検査 | 3000円~5000円 | 30分~1時間程度 |
具体的な金額は医療機関によって異なるので、事前に確認しておくと安心です。
最新の画像診断技術と治療法
医療技術の進歩は目覚ましいものがあります。変形性膝関節症の検査も進化を続けています。
MRI検査では、骨だけでなく、軟骨や靭帯、半月板などの状態も詳しく調べることができます。半月板は、膝関節にあるクッションのような役割を果たす組織です。近年では、3テスラMRIのように、より鮮明な画像が得られる装置も登場し、より正確な診断が可能になっています。
治療法も日々進歩しています。人工関節置換術は、軟骨がすり減って変形した関節を人工関節に取り替える手術です。手術は怖い、と不安に思う方もいるかもしれませんが、人工関節の素材や手術の技術も進化しており、患者さんの負担は軽減されています。
また、再生医療という新しい治療法も注目を集めています。これは、患者さん自身の細胞を使って、傷ついた組織を修復する治療法です。自分の細胞を使うため、拒絶反応が少ないというメリットがあります。1986年に発表された研究では、変形性膝関節症の診断には、病歴、身体診察、検査結果、レントゲン写真など、さまざまな情報が必要であるとされています。
セカンドオピニオンの重要性
セカンドオピニオンとは、現在受けている治療について、他の医師の意見を聞くことです。「セカンドオピニオン=転院」ではありませんので、気軽に相談してみましょう。
セカンドオピニオンを受けることで、さまざまな治療法の選択肢を知ることができ、納得のいく治療法を選択することに繋がります。医師との相性も大切なので、信頼できる医師を見つけるためにも、セカンドオピニオンは有効な手段となります。
まとめ
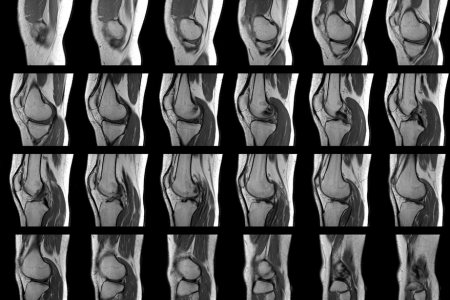
この記事では、変形性膝関節症におけるレントゲンとMRI検査の違いについて解説しました。
レントゲン検査では骨の状態、MRI検査では軟骨や靭帯などの状態まで確認できます。
費用や時間はMRI検査の方がかかりますが、より詳しい情報を得られます。どちらの検査を受けるべきかは症状や医師の判断によりますので、まずは医療機関に相談してみましょう。
早期発見・早期治療が大切です。安心して検査を受け、快適な生活を取り戻すための一歩を踏み出しましょう。
参考文献
- Bennell KL, Paterson KL, Metcalf BR, Duong V, Eyles J, Kasza J, Wang Y, Cicuttini F, Buchbinder R, Forbes A, Harris A, Yu SP, Connell D, Linklater J, Wang BH, Oo WM and Hunter DJ. Effect of Intra-articular Platelet-Rich Plasma vs Placebo Injection on Pain and Medial Tibial Cartilage Volume in Patients With Knee Osteoarthritis: The RESTORE Randomized Clinical Trial. JAMA 326, no. 20 (2021): 2021-2030.
- 膝関節骨関節炎の分類と報告のための基準の開発ガイドライン

-情報提供医師
松本 和樹 Kazuki Matsumoto
和歌山県立医科大学 医学部 卒業
戻る

